Содержание
Общие сведенья о циррозе
Цирроз печени — опасная болезнь, которая вызывает тяжелые осложнения. Патологию можно вылечить, если вовремя ее обнаружить.
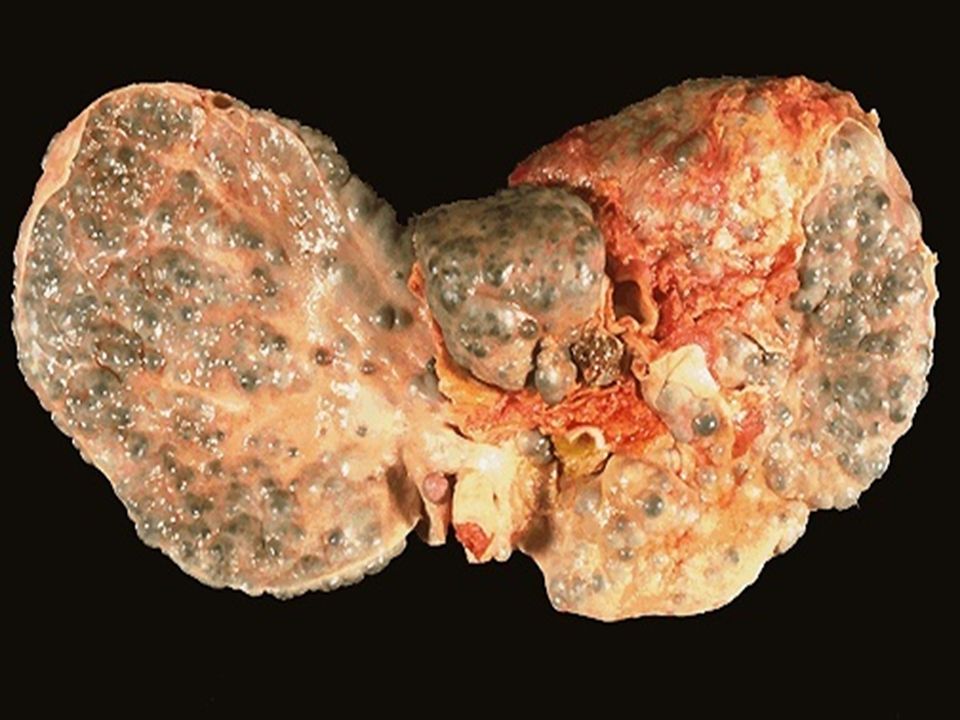
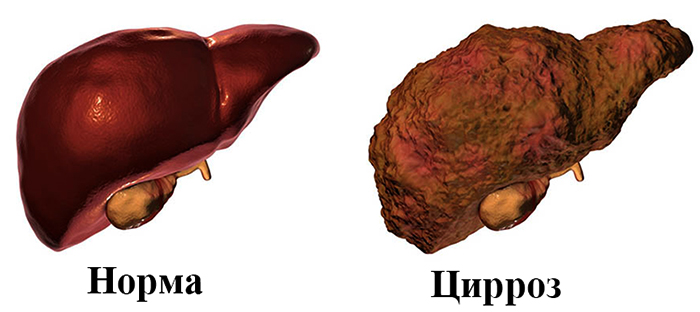
При циррозе гепатоциты (клетки печени) постепенно заменяются соединительной тканью. Этот необратимый процесс приводит к изменению размеров органа. Печень, пораженная циррозом, становится плотной, шероховатой, бугристой.
В зависимости от причины развития, цирроз делится на несколько видов. Согласно МКБ–10, каждый из них имеет свой код:
- Алкогольный цирроз — К70.3. Развивается на фоне злоупотребления спиртным. Гепатоциты замещаются фиброзной тканью, формируются небольшие узелки. Заболевание полностью изменяет структуру печени и приводит к прекращению ее работы.
- Первичный билиарный цирроз — К74.3. Болезнь возникает из-за аутоиммунных процессов, приводит к повреждению желчных протоков и снижению активности клеток печени. Таким видом цирроза чаще болеют женщины старше 50 лет.
- Вторичный билиарный цирроз — К74.4. Заболевание развивается из-за агрессивного влияния желчи, которая застаивается в забитых желчных протоках. Причина повреждения последних — неудачное хирургическое вмешательство или камни. Чтобы нормализовать работу желчных протоков, необходима операция.
- Билиарный неуточненный цирроз — К74.5. Вирусные и инфекционные заболевания печени, которые не включены в две предыдущие группы.
- Неуточненный цирроз печени — К74.6. Такой диагноз ставится, если причины и симптомы патологии невозможно отнести ни к одной из перечисленных групп.
Классификация
Сегодня нет единого подхода к классификации цирроза печени. При постановке диагноза необходимо выявить происхождение, патогенез, степень активности патологии и наличие осложнений.
В зависимости от этиологии цирроз бывает:
- вирусным;
- алкогольным;
- токсическим;
- возникшим из-за врожденных нарушений обмена веществ;
- возникшим из-за повреждения желчевыводящих протоков;
- криптогенным.
В зависимости от степени активности, цирроз делится на подострый, быстро развивающийся, медленно развивающийся, вялотекущий, скрытый.
По классификации Чайльд-Пью цирроз подразделяется на такие типы:
- компенсированный — А или первая стадия;
- субкомпенсированный — В или вторая стадия;
- декомпенсированный — С или 3 стадия.
Еще один критерий классификации цирроза — морфологическая картина болезни. В зависимости от этого показателя цирроз делится на такие виды:
- Мелкоузловой. Появляются атипичные узлы диаметром до 3 мм. Такой цирроз развивается у хронических алкоголиков, людей с обструкцией желчных путей, печеночным венозным застоем, гемохроматозом.
- Крупноузловые. В печени возникают атипичные узлы диаметром более 3 мм. Причина — вирусные инфекции, недостаток α1–антитрипсина, аутоиммунные патологии, болезнь Вильсона-Коновалова.
- Смешанные. Заболевание с узлами разного размера — промежуточное состояние между мелкоузловым и крупноузловым циррозом.
- Неполные септальные. Появляются соединительнотканные септы со слепым окончанием. Болезнь носит диффузный, а не мелкоузловой характер.
Начальная стадия болезни протекает легче, больные живут 15–20 лет. С циррозом печени второй стадии продолжительность жизни меньше — около 10 лет. При третьей стадии — не более трех лет.
Риск послеоперационной смертности при третьей стадии составляет 82%, при второй — 30%, при первой —10%. При этом больше всего в пересадке печени нуждаются люди с циррозом в третьей стадии.

Симптомы цирроза
К первым признакам болезни относятся:
- периодические боли в животе и правом подреберье после физической работы, приема жирной, жареной и маринованной пищи, спиртного;
- горечь и сухость во рту, особенно утром;
- утомляемость и раздражительность;
- нарушение работы ЖКТ;
- пожелтение кожи, слизистых и склер глаз.
Эти симптомы еще не указывают на развитие цирроза печени, но при их появлении нужно обратиться к врачу.
О переходе цирроза в терминальную стадию свидетельствуют следующие признаки:
- постоянные ноющие и колющие боли в животе, чувство тяжести;
- потеря веса, отек ног, увеличение живота;
- частая тошнота и рвота с кровью;
- мышечная атрофия, упадок сил;
- боль и припухлость суставов, отеки пальцев, изменение оттенка кожи вокруг ногтей;
- красные пятна на лице, ладонях, ступнях;
- сосудистые звездочки в верхней части тела, которые становятся ярче по мере прогрессирования болезни;
- увеличение молочных желез, потеря волос в области подмышек и лобка, атрофия половых органов у мужчин;
- пожелтение кожи, слизистых и склер;
- отеки нижних конечностей и языка, кровотечения из носа, доброкачественные образования около век, жжение кожи;
- проблемы со сном и настроением, нарушение сознания, ухудшение памяти;
- гипертермия;
- увеличение селезенки, асцит, портальная гипертензия.
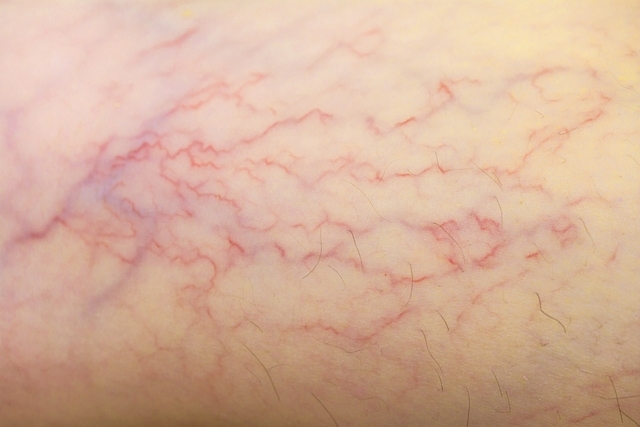
При таких симптомах нужно срочно обратиться к гастроэнтерологу или гепатологу.
Диагностика цирроза
Чтобы разработать схему лечения, нужно правильно поставить диагноз. Для этого врач осматривает больного, назначает лабораторные анализы и функциональные пробы, проводит инструментальные исследования.
Выяснить причины развития патологии поможет следующая информация о пациенте:
- образ жизни;
- профессиональная деятельность: постоянный контакт с ядами, работа на сельхозпредприятиях, риск заражения инфекциями;
- пищевые привычки, приверженность вегетарианству;
- злоупотребление алкоголем;
- прием медикаментов;
- патологии печени у родственников;
- хронические ССЗ, на фоне которых развивается кардиальный цирроз.
Общий анализ крови необходим для выявления анемии, лейкоцито- и тромбоцитопении, коагулограмма — для изменения времени свертываемости крови.
Биохимический анализ крови определяет рост активности ферментов печени и изменение состава крови, серологическое исследование — антитела к вирусу гепатита.
В некоторых случаях для уточнения диагноза необходимо выявить концентрацию альфа-фетопротеина.
Инструментальная диагностика включает в себя УЗИ печени, КТ брюшной полости, МРТ и допплерометрию.
Для окончательного заключения нужно выполнить биопсию печени.
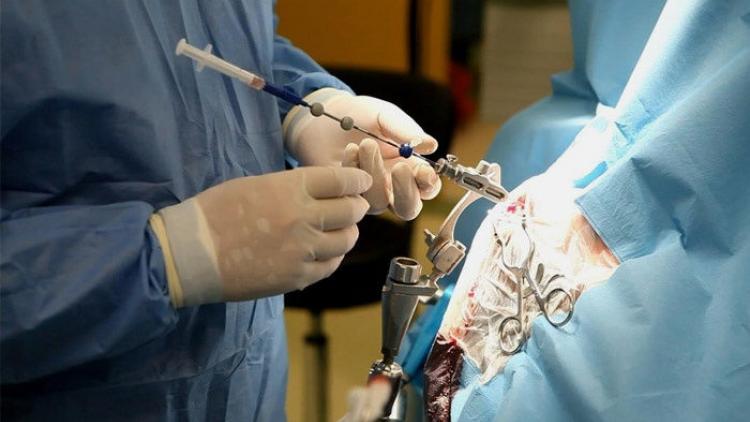
Лечения цирроза
Курс терапии включает в себя:
- прием лекарств;
- диетическое питание;
- физиотерапевтические процедуры;
- контроль физической нагрузки;
- трансплантацию органа.
Специфической терапии цирроза нет. При заболевании вирусного происхождения нужно принимать противовирусные медикаменты. Если болезнь появилась не из-за вируса, необходимы лекарства на основе глицирризиновой кислоты.
Это же средство нужно использовать, если нет возможности провести противовирусное лечение. Запущенный цирроз вылечить невозможно.
Диета при циррозе
Больные должны соблюдать диету №5, которая нормализует работу печени и улучшает желчеотделение. Ниже перечислены основные принципы такой диеты:
- питаться небольшими порциями 5–6 раз в сутки;
- исключить жареную и жирную пищу;
- продукты отваривать или готовить на пару;
- употреблять не менее полутора литров воды в сутки;
- отказаться от спиртного;
- уменьшить количество белков в рационе — не более 100 г в день;
- снизить употребление соли до 10 г, при асците соблюдать бессолевую диету.
Больным необходимо также исключить из рациона:
- пищевые добавки;
- жареные, маринованные, копченые, соленые продукты;
- кондитерские изделия, мороженое;
- животные жиры;
- молочные продукты большой жирности;
- бобы, чеснок, редьку, редис, шпинат, лук, щавель;
- кислые фрукты и ягоды;
- газировку, чай и кофе.
Лекарственная терапия цирроза печени
При компенсированном и частично компенсированном заболевании рекомендуют придерживаться обязательной диеты, в качестве компенсирующей терапии используют гепатопротекторные средства.
Цирроз вирусной этиологии является показанием к назначению противовирусных препаратов. Если причина болезни — отнюдь не вирусы, специалисты советуют отечественное средство, производное глициризиновой кислоты. Этот же препарат назначают при невозможности провести противовирусную терапию.
Стоит сказать, что специфической терапии цирроза не существует.
Оперативное лечение
Заболевание в стадии декомпенсации не поддается лекарственной терапии. Необходимо решать вопрос с трансплантацией печени.
Осложнения
К самым опасным осложнениям цирроза относятся:
- Асцит. Другое название патологии — водянка. В животе скапливается жидкость, и человек быстро набирает вес. Кожа на животе растягивается и становится блестящей. Начинает выпирать пупок, развивается грыжа.
- Портальная гипертензия. Из-за повышенного давления расширяются варикозные, геморроидальные и другие вены, начинаются кровотечения, которые иногда приводят к смерти. Расширение вен можно обнаружить при рентгенографическом и УЗ-исследовании. Самое серьезное осложнение — расширение варикозных вен.
- Кровотечения из ЖКТ. Одно из самых опасных последствий патологии. Причиной кровотечений становятся разрывы венозных сосудов в области желудка и пищевода из-за заболеваний ЖКТ.
- Печеночная кома. Возникает из-за изменений, которые происходят на нервно-мышечном и психическом уровнях. При циррозе печень не способна обезвреживать токсины. В результате эти вещества отравляют организм, что приводит к энцефалопатии и коме.
- Рак печени. Злокачественное новообразование, которое может появиться на любой стадии болезни. Диагностируется у 80% пациентов с циррозом, развивается стремительно. Требует оперативного вмешательства.
Риск возникновения осложнений можно минимизировать при проведении грамотного лечения.
Заключение
Цирроз печени — опасная болезнь, которая плохо поддается терапии. Патология негативно сказывается на работе всех систем организма. Цирроз — одно из шести заболеваний, из-за которого умирают взрослые пациенты в развитых странах.
Чтобы снизить риск развития патологии, откажитесь от алкоголя и вредной еды, занимайтесь физкультурой, соблюдайте правила гигиены и не употребляйте наркотики.
© 2022, Игнатова Татьяна Михайловна. Все права защищены.

